逾半國人有脂肪肝! 應定期追蹤 提防是否有肝纖維化、肝硬化
2023/12/11

肝病防治學術基金會今年(2023)7月進行的全台免費腹部超音波活動,脂肪肝檢出率高達54%。(圖片來源:iStock)
現代人普遍有脂肪肝,嚴重時也可能引發肝纖維化甚至肝硬化,但民眾常渾然不覺,醫師建議可透過相關檢查定期追蹤肝臟情況,並透過飲食與運動積極改善脂肪肝。
脂肪肝是健檢報告中常見的「紅字」項目,因大多無症狀,許多人也不以為意。不過,脂肪肝放著不管,還是會傷害肝臟。近一年來,臺大醫院門診就接到一些從診所轉來的病患,因脂肪肝長期未控制引起肝發炎、指數異常,醫師安排肝臟切片檢查,竟然已出現中重度肝纖維化甚至肝硬化,病人從三十幾歲到六十幾歲都有,而這只是個別醫師的發現,「冰山一角。」
本文目錄
- 「肝包油」不只是肝臟「胖」而已
- 數度更名 脂肪肝議題日益受重視
- 針對脂肪肝的名稱歐洲又更名 避免歧視肥胖
- 有脂肪肝意味全身健康警訊
- 提防肝纖維化 透過FIB-4公式可追蹤評估
- 治療中重度肝纖維化 新藥上市可期
「肝包油」不只是肝臟「胖」而已
當肝臟脂肪的代謝超過了負擔,多餘的脂肪(主要是三酸甘油酯)就會囤積在肝細胞內,形成「肝包油」。一旦脂肪囤積量超過了一定比例(三酸甘油酯量大於肝臟重量的5%),就成為脂肪肝。
脂肪肝在台灣盛行率非常高,根據過去統計,平均每3個人就有1人有脂肪肝。而肝病防治學術基金會今年(2023)7月進行的全台免費腹部超音波活動,更發現全台參與的4,663人中,竟有2,505位檢查出有脂肪肝,檢出率高達54%。
脂肪肝對肝臟會造成潛藏危害,因為脂肪酸是一種會引起身體發炎的物質,如果長時間推積在肝細胞中,就可能造成肝組織發炎、受損。而肝臟在反覆發炎癒合過程中形成的疤痕組織,便會讓肝臟的結構越硬越粗糙、變成所謂的「纖維化」。若再發展下去,就可能演變成肝硬化,不僅損害肝臟的功能,更可能增加肝癌的風險。
數度更名 脂肪肝議題日益受重視
由於B、C肝病毒引起的肝炎已經逐步獲得控制,相較下盛行率更高的脂肪肝將成為主要威脅,因此脂肪肝的預防與治療受到關注,而近兩、三年,國際間不同的肝臟醫學會更針對脂肪肝相關定義進行多次討論與更名。
最早在1980年代,美國病理學家發現有一些肝臟病變類似喝酒引起的病變,但這群病人多是有糖尿病、肥胖卻不飲酒的女性,因此稱之為「非酒精性脂肪肝」(nonalcoholic fatty liver disease, NAFLD )。一直以來非酒精性脂肪肝的定義十分嚴格,必須是非酒精引起的,病人也不能有病毒性肝炎等其他肝病,歐美相關的藥物開發和臨床試驗都是以此定義發展。
然而亞洲國家病毒性肝炎盛行率較高,亞太地區的肝膽腸胃科醫師發現,在上述分類下,B肝或C肝等慢性肝病患者若有脂肪肝,就無法納入非酒精性脂肪肝中,不論在研究或健康介入上都容易被遺漏,而且非酒精性脂肪肝背後多半合併有糖尿病、肥胖,因此,2020年以亞太肝臟醫學會為主的專家終於取得共識,將非酒精性脂肪肝更名為「代謝性脂肪肝病(metabolic dysfunction-associated fatty liver disease, MAFLD )」,不管是酒精、代謝性異常或其他慢性肝病引起的脂肪肝,都包含在內。
針對脂肪肝的名稱歐洲又更名 避免歧視肥胖
而今年(2023)7月,歐洲肝臟研究學會與美國肝臟病研究學會又再度針對脂肪肝的名稱提出修正。這次最主要的變動有兩個,一是將脂肪肝的英文名稱從「脂肪性肝臟(fatty liver disease, FLD)」改為「脂肪變性肝臟(steatotic liver disease, SLD」,如此一來,MAFLD就會變成MASLD。另外則是新增一個類別「MetALD」(MASLD and increased alchole intake),指有喝酒也有脂肪肝的人。但是所謂「有喝酒」的量是多少,並無一定標準。歐美一般是指女性每周攝入140~350克、男性攝入210~420克酒精,但國人飲酒量不像歐美國家那麼大,因此國內建議採較嚴格的標準,女性每周酒精攝取超過140克、男性超過210克。其實目前最新的觀念認為,少量飲酒也有害健康,飲酒並沒有所謂安全劑量。
事實上,歐洲肝臟研究學會與美國肝臟病研究學會在脂肪肝名稱上的改變主要是回應西方國家的需求,因為「脂肪性(fatty)、肥胖(fat)」在歐美國家中常被認為是帶有歧視性的字眼,因此他們將fatty改成steatotic,減少污名。但在台灣,不管哪一個英文名詞,翻成中文後都叫「脂肪肝」,故歐美改名與否對台灣影響不大。
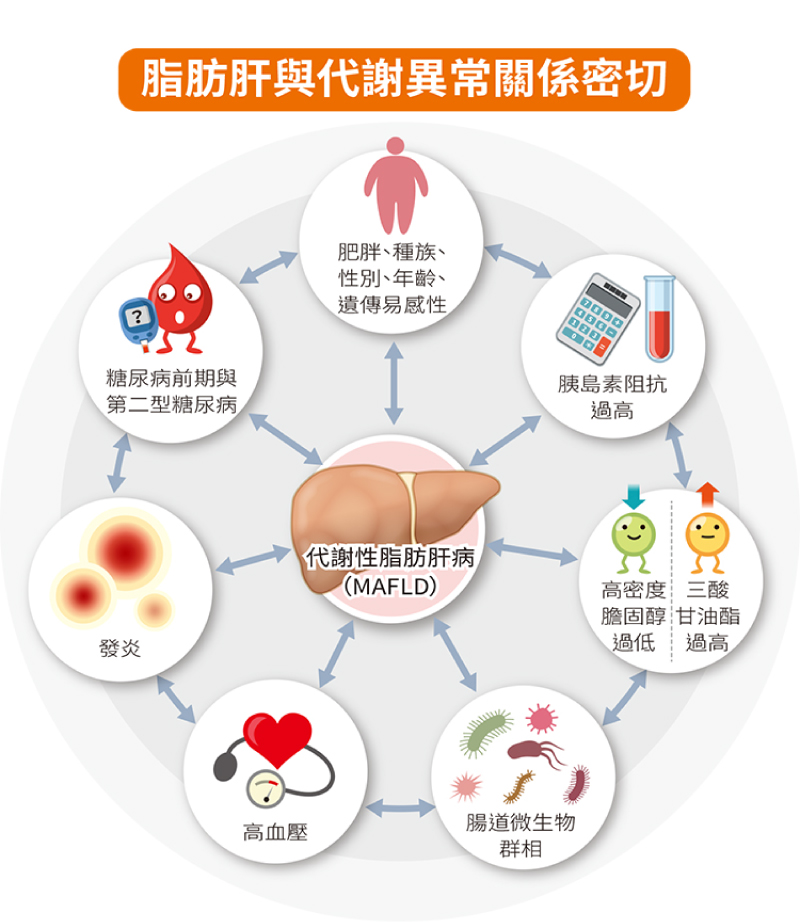
脂肪肝與代謝異常關係密切。(圖片來源:好心肝會刊)
有脂肪肝意味全身健康警訊
對民眾而言,最重要的是要了解,有脂肪肝意味著肝細胞內脂肪累積過多,其次多半代表背後有一些代謝異常疾病,不單是肝臟有問題而已,是一種全身性的健康警訊。
代謝性脂肪肝病背後主要有三大類疾病,包括糖尿病、肥胖、代謝異常。代謝異常又包括以下幾項:腰圍超標、高血壓、高三酸甘油酯、高密度膽固醇降低、糖尿病前期、胰島素抗性過高及C反應蛋白(C-reactive protein, CRP)上升等。
而即使更名,脂肪肝的預防、治療建議也沒有太大的改變,最有效的改善方式還是飲食控制、運動、戒酒,努力控制體重與三高。
提防肝纖維化 透過FIB-4公式可追蹤評估
脂肪肝最讓人擔憂的就是進一步造成肝纖維化。過去若要得知肝臟是否已纖維化,只能透過侵入性的切片穿刺,擷取部分肝臟組織進行化驗。近年有越來越多非侵入性的方式可判別,其中最方便、透過計算就可得出的是「肝纖維化指數FIB-4(fibrosis index based on the 4 factors)」,只要將病人的年齡、抽血檢查的ALT(GPT)、AST(GOT)、血小板數值,套入公式,就可估算肝纖維化的程度。
這些檢查項目在基層診所或健檢機構都很常見,很容易取得數值計算。唯需注意,若病人患有血液疾病或處於急性發炎期,可能會影響到相關數值的準確度。根據FIB-4計算出的分數,可分為三個級別(如下表),若FIB-4 >1.3,就建議轉至肝膽腸胃科進一步做「肝纖維化掃描儀(FibroScan™)」 或肝切片檢查;若數值已超過 2.67,代表情況較嚴重,建議直接轉介肝膽腸胃科專家追蹤並評估肝臟切片檢查。建議有脂肪肝及糖尿病、心血管疾病的民眾,可定期利用FIB-4做肝纖維化的追蹤評估。
由於肥胖、糖尿病或心血管疾病的病人也有較高機率罹患脂肪肝、肝纖維化,所以也會建議相關科別的醫師主動為這些高風險的病人加做FIB-4的評估,以掌握肝臟健康狀況。

FIB-4肝纖維化評分系統。(圖片來源:好心肝會刊)
治療中重度肝纖維化 新藥上市可期
若發現脂肪肝已造成中、重度肝臟纖維化,單靠減重、運動、控制三高等傳統方式改善有限,得同時加上藥物,目前已有一些新藥在研發。新藥類型分為兩種,一種是直接針對肝纖維化治療,一種是以消除脂肪肝為主,目前發表的報告顯示兩類型的藥物都已有初步成效。
其中,Madrigal藥廠所開發的藥物resmetirom是針對非酒精性脂肪肝炎(non-alcoholic steatohepatitis, NASH)與肝纖維化,在第三期的臨床試驗中顯示,52周後可改善脂肪肝炎、且肝纖維化未再惡化的機率是26%(80mg)~30%(100mg),未服用 resmetirom 的對照組則只有10%。而在較高劑量的試驗組中,也可看到肝纖維化程度獲得改善。從目前正面結果來看,此藥明年應有機會在美國上市。
至於脂肪肝的改善,美國默克公司(默沙東藥廠)的降脂肪肝藥物efinopegdutide,在第二期臨床實驗中也發現,較FDA已核准的「瘦瘦針」semaglutide 有更優異的效果。實驗共145名受試者,使用efinopegdutide能使脂肪肝下降70%,體重減少8%;而semaglutide則是減少42%,體重減少7%,研究刊於《肝臟學期刊》(Journal of Hepatology)。目前此藥還在做第二期臨床試驗,希望透過切片證實肝臟發炎及纖維化也有改善。
這些新藥要進入國內市場還得經過進一步臨床試驗證據與相關藥證的審查程序,要用在國人身上可能還得再等一、兩年時間。目前病人若想用到新藥,方式之一是參加醫院的臨床試驗計畫。當然,最好的方式,還是在發現有脂肪肝初期就開始改變生活習慣,積極逆轉脂肪肝,不要讓肝臟走到纖維化、肝硬化的那一步!
原文出處:好心肝會刊 | 逾半國人有脂肪肝! 應定期追蹤 提防是否有肝纖維化、肝硬化
心發現延伸閱讀:
